„Najczęściej zadawane pytania na temat sepsy
Opracowane przez: M.Kadłubowski, W.Hryniewicz
Co to jest sepsa?
Sepsa (posocznica) nie jest chorobą, jest zespołem objawów organizmu pojawiających się w odpowiedzi na zakażenie. Jest to nadmierna reakcja układu odpornościowego człowieka, która może pojawić się w wyniku zakażenia krwi różnorodnymi gatunkami bakterii, grzybów, a nawet wirusów. Sepsa, ciężka sepsa i wstrząs septyczny to terminy określające nasilenie reakcji organizmu na zakażenie krwi. Sepsa stanowi bezpośrednie zagrożenie życia pacjenta, ponieważ w jej przebiegu dochodzi do niewydolności wielu kluczowych dla życia narządów, takich jak nerki, wątroba, serce i płuca. Należy odróżnić sepsę tzw. szpitalną od sepsy wywołanej przez zakażenia nabyte poza szpitalem. Ta pierwsza (szpitalna) dotyczy pacjentów obciążonych wieloma czynnikami ryzyka, to znaczy takimi, u których stwierdzono jakąś chorobę towarzyszącą, pacjentów po operacjach, długotrwałej antybiotykoterapii, chemio- i radioterapii lub pacjentów z cewnikami naczyniowymi lub założonymi do pęcherza moczowego. To wszystko obniża odporność pacjenta i ułatwia wniknięcie drobnoustrojów do organizmu. Sepsa szpitalna wywoływana może być przez bardzo wiele różnych bakterii, w tym bakterii szpitalnych, zazwyczaj opornych na szereg antybiotyków. Sepsa pozaszpitalna dotyczy na ogół dzieci, młodzieży i ludzi młodych,
bez wyraźnych czynników ryzyka (SN: A co ze szczepieniami? Warto przeczytać „Szczepienie niemowląt o wyjątkowo niskiej urodzeniowej masie ciała zwiększa ryzyko wystąpienia sepsy” – tekst poniżej). Przypadki sepsy pozaszpitalnej występują często u osób wcześniej zupełnie zdrowych. Zakażenia przybierające postać takiej sepsy są najczęściej wywoływane przez niewielką liczbę gatunków bakteryjnych, takich jak Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes. Chorzy z sepsą zarówno szpitalną, jak i pozaszpitalną, ze względu na gwałtowny przebieg i ciężki stan wymagają leczenia głównie na oddziałach intensywnej opieki medycznej. Bakterie wywołujące sepsę pozaszpitalną (jak na przykład meningokoki)
są zazwyczaj bardziej wrażliwe na antybiotyki niż bakterie powodujące sepsę szpitalną.Czy sepsą można się zarazić?
Sepsą nie można się zarazić, bowiem jest to zespół objawów. Zarazić można się bakteriami lub innymi drobnoustrojami, które w pewnych warunkach i u pewnych osób mogą wywołać zakażenie prowadzące do sepsy.
Czy można się zaszczepić przeciwko sepsie?
Nie ma szczepionki przeciwko sepsie, istnieją jednak skuteczne szczepienia zabezpieczające przed zakażeniem poszczególnymi bakteriami wywołującymi sepsę. Aktualnie dostępne są szczepionki przeciwko Haemophilus influenzae typu b (Hib), Neisseria meningitidis grupy C i A oraz dwa rodzaje szczepionek przeciwko wybranym serotypom pneumokoków.
Czy zakażenie rozwijające się w sepsę jest wyrokiem dla chorego?
Nie. Sepsę wywołaną przez bakterie można wyleczyć, jednak skutek leczenia bardzo zależy od jak najszybszego rozpoznania i włączenia odpowiedniej terapii antybiotykowej. Śmiertelność w inwazyjnych zakażeniach przebiegających pod postacią sepsy jest wysoka i może przekraczać 50% przypadków. Jeśli jednak leczenie przeciwbakteryjne włączone zostanie u chorego wcześnie (w tych wypadkach liczą się godziny, a nawet minuty), rokowania są korzystne. W początkowej fazie leczenia stosuje się tzw. antybiotykoterapię empiryczną, która polega na podaniu choremu nawet kilku antybiotyków, by zapewnić skuteczność wobec kilku możliwych gatunków bakteryjnych, które mogą być przyczyną zakażenia. Schemat terapii empirycznej ustalany jest na podstawie badań epidemiologicznych, które dostarczają informacji na temat najczęstszych czynników zakażeń występujących w różnych grupach wiekowych, jak również na temat wrażliwości na antybiotyki poszczególnych bakterii występujących na danym obszarze.
Jak się uchronić przed sepsą?
Najlepszym sposobem ochrony przed zakażeniami, które w pewnych okolicznościach może rozwinąć się w sepsę, są szczepienia ochronne. Te jednak są dostępne jedynie przeciwko niektórym drobnoustrojom.Należy starać się unikać ryzykownych zachowań takich jak np.: przygodne pocałunki, przebywanie dłuższy czas w grupie, w zamkniętych nie wietrzonych pomieszczeniach, picie z jednej butelki, używanie wspólnych sztućców podczas posiłku. Te i inne, podobne zachowania sprzyjają bowiem przeniesieniu drobnoustrojów bytujących w jamie nosowo-gardłowej (meningokoki) z człowieka na człowieka. W pewnych przypadkach, jak na przykład w zakażeniach okołoporodowych wywoływanych przez paciorkowce grupy B (Streptococcus agalactiae), zapobieganie zakażeniu u noworodka polega ? w przypadku wykrycia w kanale rodnym ciężarnej nosicielstwa paciorkowców grupy B ? na profilaktycznym podaniu antybiotyku matce w czasie rozpoczęcia akcji porodowej.
Czym się leczy sepsę?
Najważniejsze w leczeniu jest jak najszybsze zastosowanie właściwej antybiotykoterapii. Najpierw stosuje się antybiotykoterapię empiryczną, a później, po uzyskaniu wyników badań mikrobiologicznych, na ich podstawie wprowadza się tzw. terapię celowaną. Konkretne leki dobierane są w zależności od tego, jakie bakterie wywołały zakażenie. I tak na przykład sepsę meningokokową można w większości przypadków skutecznie leczyć penicyliną, a w przypadku zakażeń Hib stosuje się cefalosporyny III generacji. Natomiast sepsa wywołana przez pneumokoki, które mogą być niewrażliwe na penicylinę, wymagać może podania cefalosporyny III generacji i wankomycyny. Dobór odpowiednich antybiotyków w terapii celowanej sepsy powinien być oparty na wynikach badań mikrobiologicznych, pozwalających na określenie, jakie antybiotyki najlepiej zadziałają na daną bakterię.
Co to są bakteryjne zakażenia inwazyjne?
Bakteryjne zakażenia inwazyjne to takie zakażenia, w przebiegu których bakterie namnażają się w takich miejscach organizmu, które normalnie powinny być jałowe (np. krew lub płyn mózgowo-rdzeniowy). W przypadku inwazyjnych zakażeń nabytych poza szpitalem, najczęściej występujące postacie to zapalenie opon mózgowo-rdzeniowych i posocznica, czyli sepsa. Zakażeniem inwazyjnym jest też zakażenie tkanki podskórnej lub ropne zapalenie stawów. Należy pamiętać, że każdego rodzaju inwazyjne zakażenie bakteryjne może, w określonych warunkach, prowadzić do rozwinięcia się sepsy.
Dlaczego słyszy się o większej liczbie przypadków sepsy?
W ostatnich latach rzeczywiście zwiększyła się liczba notowanych przypadków inwazyjnych zakażeń bakteryjnych, w tym sepsy, zwłaszcza meningokokowej. Wynika to z kilku czynników. Po pierwsze, przed 2003 rokiem, przypadki sepsy meningokokowej nie były w ogóle rejestrowane, przez co nie istniała żadna ich statystyka. Podobnie było z rejestracją zakażeń inwazyjnych wywoływanych przez inne bakterie. Po drugie, znacznie poprawiła się diagnostyka mikrobiologiczna zakażeń w naszym kraju, przez co przypadki, które wcześniej pozostawały jako nieokreślone, dają się przyporządkować do przypadków zakażeń wywołanych przez poszczególne bakterie. Po trzecie, w ostatnich latach doszło w Polsce do kilku ognisk epidemicznych inwazyjnej choroby meningokokowej, występującej w postaci
zapalenia opon mózgowo-rdzeniowych lub posocznicy. To zjawisko, jak również zwiększona liczba przypadków zakażeń wywołanych przez meningokoki wynika częściowo z pojawienia się i rozprzestrzenienia w naszym kraju nowego szczepu meningokoka grupy serologicznej C.
Czy sepsa to coś nowego?
W żadnym wypadku. Sepsa, znana też jako posocznica towarzyszy ludzkości od zawsze i prawdopodobnie na zawsze z nią pozostanie. Istota polega na lepszym jej wykrywaniu, a także większym niż wcześniej nagłośnieniu przypadków sepsy.
Jak odróżnić sepsę od innych przypadków zakażeń?
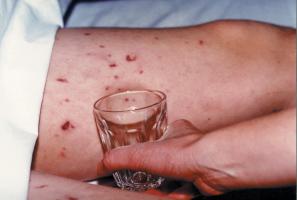
W pewnych przypadkach może to być trudne. Część zakażeń rozwijających się w sepsę wywołuje na początku bardzo niespecyficzne objawy, które trudno odróżnić od na przykład zwykłego przeziębienia. Jeśli jednak stan chorego bardzo szybko się pogarsza, występuje wysoka gorączka, która nie odpowiada na powszechnie stosowane leki przeciwgorączkowe, występuje biegunka, wymioty, ból kończyn, chory ma znacznie przyspieszone tętno, szybki oddech i (w pewnych przypadkach) na jego skórze pojawiają się ciemnoczerwone wybroczyny (plamki), które nie bledną pod naciskiem, należy jak najszybciej udać się z nim do szpitala. Takie objawy bowiem mogą świadczyć o posocznicy. W przypadkach zapaleń opon mózgowo-rdzeniowych zespół objawów jest na ogół bardziej typowy i obejmuje
sztywność karku, światłowstręt, wymioty, splątanie i najczęściej wysoką gorączkę. U małych dzieci obserwuje się pulsujące ciemiączko, nagłą utratę apetytu, płacz, kwilenie i odgięcie głowy do tyłu.
Co zrobić, gdy wystąpi sepsa?
W przypadkach podejrzenia sepsy chorego należy jak najszybciej zawieźć do szpitala. W przypadku zakażeń wywołanych przez meningokoki (nie dotyczy to innych bakterii), w środowisku chorego powinny zostać wprowadzone specjalne procedury profilaktyczne, mające na celu zmniejszenie ryzyka wystąpienia kolejnych przypadków zakażenia (tzw. przypadków wtórnych). Takie działania z urzędu koordynują służby sanitarne. Profilaktyka w najbliższym otoczeniu chorego z rozpoznaną chorobą meningokokową polega na podaniu osobom blisko kontaktującym się z chorym odpowiednich antybiotyków. Ma to na celu zabicie bakterii, które mogą u tych ludzi być obecne w nosogardle, nie powodując jednak żadnych objawów. Likwidacja potencjalnego nosicielstwa meningokoków dotyczy wyłącznie osób, które w
ciągu 10 dni przed wystąpienia zachorowania miały z chorym bardzo bliski (do 1 metra) i długotrwały kontakt, umożliwiający przeniesienie meningokoków wraz z wydzieliną z nosogardła. O tym, czy dana osoba kwalifikuje się do przyjęcia profilaktyki decyduje osoba prowadząca dochodzenie epidemiologiczne we współpracy z lekarzem.
Czy środowisko wokół chorego z sepsą meningokokową jest bezpieczne?
W przypadku najczęstszych zakażeń tj. wywołanych przez meningokoki, pneumokoki i H. influenzae środowisko wokół chorego jest bezpieczne. Bakterie wywołujące tego rodzaju zakażenia występują wyłącznie u ludzi, a poza organizmem człowieka bardzo szybko giną. Nie ma więc uzasadnienia dla działań takich jak dezynfekcja całych obiektów, stosowanie mat dezynfekcyjnych czy bardzo szerokiego podawania antybiotyków w otoczeniu chorego. Nie ma też potrzeby zamykania żłobków, przedszkoli, szkół, czy oddziałów szpitalnych. Tego rodzaju działania nie mają żadnego uzasadnienia merytorycznego, a mogą wręcz szkodzić, przez wywoływanie ogólnej paniki.
Czy w jakimś wieku jest się szczególnie narażonym na sepsę?
To również zależy od bakterii, które powodują zakażenia mogące przebiegać pod postacią sepsy. Na chorobę wywołaną przez meningokoki najbardziej narażone są małe dzieci (od trzeciego miesiąca do piątego roku życia) oraz osoby młode (między 16 a 26 rokiem życia). W pierwszym przypadku zagrożenie wynika z nie w pełni dojrzałego układu odpornościowego, w drugim ? ze zwiększonej liczby kontaktów, które mogą ułatwić nabycie niebezpiecznego szczepu bakterii. W przypadku pałeczek hemofilnych typu b (Hib), najbardziej narażone są dzieci do piątego roku życia. Zakażenia
wywołane przez te bakterie w innych grupach wiekowych zdarzają się niezwykle rzadko. W Polsce bezpłatne, obowiązkowe szczepienie dzieci przeciwko Hib wprowadzono w 2007 roku. Zakażenia pneumokokowe, których część stanowią zakażenia inwazyjne, takie jak zapalenie opon mózgowo-rdzeniowych i posocznica, występują głównie u dzieci do piątego roku życia oraz u osób starszych lub osób z chorobami przewlekłymi (cukrzyca, alkoholizm itp.) Inwazyjna choroba wywoływana przez Streptococcus agalactiae dotyczy prawie wyłącznie noworodków (zakażenia okołoporodowe). Pałeczki Listeria monocytogenes mogą wywoływać chorobę u noworodków oraz u osób starszych. Pewne czynniki ryzyka, jak na przykład usunięcie śledziony, poważne zaburzenia układu odpornościowego itp.
zwiększają ryzyko zakażeń wieloma gatunkami bakteryjnymi, w tym wymienionymi tutaj, bez względu na wiek.
Jaki jest wpływ higieny na sepsę?
W zakażeniach wywołanych przez bakterie najczęściej powodujące pozaszpitalną sepsę wpływ na zwiększenie ryzyka ma zwiększone zagęszczenie ludzi na małej powierzchni, korzystanie z tej samej kuchni, zagęszczenie w jednym pokoju, ryzykowne zachowania w klubach, dyskotekach. Dotyczy to szczególnie zakażeń meningokokowych. Opisano
przypadki ognisk epidemicznych choroby meningokokowej występujących w środowiskach zamkniętych, takich jak akademiki, koszary, więzienia. Szczególne działania profilaktyczne w środowisku, np. odkażanie pomieszczeń, nie ma wpływu na bakterie powodujące tego rodzaju zakażenia, ponieważ żyją one wyłącznie w organizmie człowieka, a w środowisku zewnętrznym bardzo szybko giną. Natomiast zalecana jest właściwa higiena osobista.
Jakich zachowań należy unikać, by zmniejszyć ryzyko wystąpienia sepsy?
By uniknąć zakażenia bakteriami mogącymi wywołać zakażenie prowadzące do sepsy, należy ograniczyć możliwość nabycia drobnoustrojów od innych osób, np. od tych, którzy nie mają objawów choroby pomimo, że bakterie bytują w ich organizmie. Nie ma konieczności ograniczania chodzenia na przykład do pubów czy na dyskoteki, należy jednak pamiętać, by nie spożywać z wieloma osobami tej samej kanapki, nie palić tego samego papierosa. Tego rodzaju zachowania umożliwiają przeniesienie bakterii, wraz z wydzieliną z nosogardła z osoby na osobę.
Czy szczepionki przeciwko bakteriom mogącym wywołać sepsę są skuteczne i bezpieczne?
Istnieją dwa rodzaje szczepionek przeciwko bakteriom mogącym wywołać sepsę. Pierwszy rodzaj to starsze, tzw. szczepionki polisacharydowe (na przykład przeciwko 23 serotypom pneumokoków lub przeciwko meningokokom grupy A i C). Tego rodzaju szczepionki są bezpieczne, wywołują odporność jedynie u osób powyżej drugiego roku życia, poza tym nie mają żadnego wpływu na stan ewentualnego nosicielstwa, a więc nie zwiększają odporności w populacji. Takie szczepionki przeciwpneumokokowe zalecane są osobom starszym (powyżej 65 roku życia) oraz osobom z
czynnikami ryzyka (cukrzyca, asplenia). Szczepionki przeciwko meningokokom (grupom serologicznym A i C) zalecane są osobom wyjeżdżającym w takie rejony świata, gdzie te grupy wywołują większość
przypadków zakażeń meningokokowych (np. kraje Środkowej Afryki) i chronią przed zakażeniem przez około 3 lata. Szczepionki nowszej generacji, tzw. szczepionki koniugowane, są bardzo bezpieczne i skuteczne nawet u dzieci od drugiego miesiąca życia i mają wyraźny wpływ na obniżenie poziomu nosicieli. To z kolei powoduje obniżone krążenie danej bakterii w populacji i z tego powodu wywołuje tzw. odporność stadną (ang. herd immunity), przez co w danej populacji przed zakażeniem chronione są również osoby, które nie przyjęły szczepionki. Dostępne są szczepionki koniugowane przeciwko
pałeczkom hemofilnym typu b (Hib), siedmiu serotypom pneumokoków oraz meningokokom grupy serologicznej C. Szczepienie przeciwko Hib zostało w 2007 roku włączone od kalendarza obowiązkowych szczepień finansowanych
z budżetu państwa, pozostałe szczepionki koniugowane (przeciwko pneumokokom oraz meningokokom grupy C) nie są obowiązkowe, a ich koszt trzeba pokryć samemu. Skuteczność szczepionek koniugowanych jest wyższa, a odporność po szczepieniu utrzymuje się dłużej niż w przypadku preparatów polisacharydowych. Czas, na jaki uzyskuje się odporność po zaszczepieniu jest trudny do określenia ze względu na stosunkowo niedawne wprowadzenie preparatów koniugowanych do użycia. Przykładowo, szczepionkę koniugowaną przeciwko meningokokom grupy C zastosowano
po raz pierwszy w 1999 roku. Aktualnie wiemy, że u osób wtedy zaszczepionych nadal utrzymuje się odporność na zakażenie tą grupą serologiczną meningokoków, jednak czas utrzymywania się tej odporności nie został do tej pory ustalony.”